
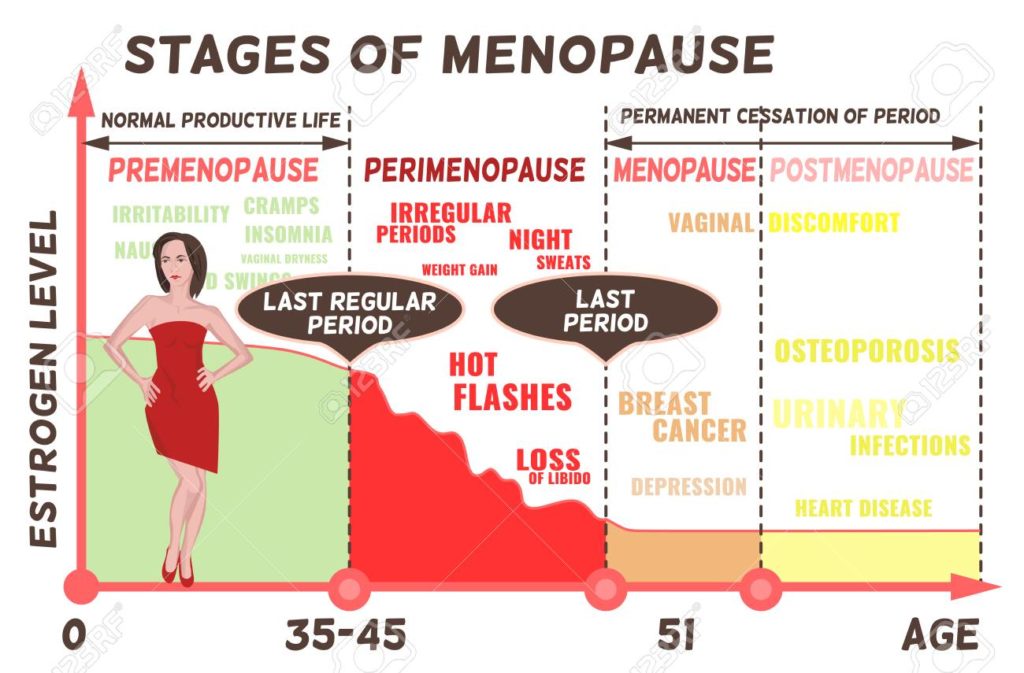
Breytingarskeiðið- Tíðahvörf
Allar konur munu á einhverjum tímapunkti ganga í gegnum breytingarskeiðið. Það er sá tími þegar forði eggja í eggjastokkunum fer minnkandi og að lokum klárast eggin, blæðingar hætta og konan þar með komin í tíðahvörf. Þar sem eggbúin framleiða hormón í hlutfalli við fjölda þá minnkar þessi hormónaframleiðsla með árunum þar sem færri og færri egg eru virkjuð í hverjum mánuði með þeim afleiðingum að ýmis einkenni geta gert vart við sig sem eru mistruflandi á líf viðkomandi.
Skilgreining þess að vera komin í tíðahvörf er þegar 1 ár er liðið frá síðustu blæðingum.
Meðalaldur þess að konur hætti er í kringum 51 ár en breytingarskeiðið er það tímabil þegar hormónaframleiðslan er byrjuð að minnka og byrjar það oft allt að 10 árum áður en blæðingarnar hætta.
Flestar konur fara í tíðahvörf frá 45-55 ára en 1% af konum fara í tíðahvörf fyrir 40 ára og kallast það snemmbúin tíðahvörf. Ef slíkur grunur kemur upp er mikilvægt fyrir viðkomandi að láta kanna það með blóðprufum á 3.degi tíðahrings ( FSH, LH, estradiol, AMH) þar sem hægt er þá að gera viðeigandi ráðstafanir varðandi frjósemi osfrv.
Einkenni
- Miklar/litlar blæðingar
- Óreglulegar blæðingar
- Leggangaþurrkur
- Hitakóf
- Nætursviti
- Svefntruflanir
- Skapbreytingar
- Þyngdaraukning og hægari grunnbrennsla
- Þynning á hári
- Húðþurrkur
- Liðverkir
- Minnkuð kynhvöt
Sjö af tíu konum frá vasomotor einkenni eins og svitakóf, hitakóf eða svefnvandamál á breytingaskeiðsaldrinum. Þessi einkenni byrja oft áður en breytingaskeiðið er hafið og hjá þeim sem fá einkenni vara þau yfirleitt í 5 ár eða lengur eftir seinustu blæðingar. Í heild geta þessi einkenni því staðið í allt að 15 ár +.
30 % kvenna hafa svo slæm einkenni að meðhöndlunar er þörf.
Ef einkenni estrogens skorts hafa neikvæð áhrif á lífsgæði er það ástæða til að meðhöndla, blóðprufur hafa ekki vægi hér nema til að útiloka aðra kvilla eins og skjaldkirtils vandamál.
Ástæður tíðahvarfa
- Náttúruleg fækkun eggbúa útaf aldri. Eftir þrítugt fer fjöldi eggbúa í hverjum tíðarhring að fækka. Við 25 ára fara um 10-15 eggbú fara í gang í upphafi blæðinga og egglos verður úr einu. Smám saman fer þetta svo fækkandi per ár og verður áberandi lækkun eftir þrítugt. Þar af leiðandi framleiðist minna af hormónum í kjölfarið. Þetta hefur oft áhrif á blæðingar sem fara að vera meiri, minni, óreglulegri, styttri osfrv. Þegar 1-2 eggbú virkjast í hvert sinn er því hormónamagnið mun minna en þegar 15 egg fóru af stað. Að lokum er ekkert egg eftir og þá hætta blæðingar.
- Skurðaðgerð sem fjarlægir eggjastokka. Ef kona fer í aðgerð þar sem eggjastokkar eru fjarlægðir þá fer hún í svokallaða „surgical menopause“ Ef það gerist óvenjulega snemma er yfirleitt mælt með estrogen meðferð fram að fimmtugu.
- Lyfjameðferð vegna krabbameins. Stundum afturkræft en fer eftir meðferðum.
- Geislameðferð vegna krabbameins. Hefur bara áhrif ef geislum er beint að eggjstokkum.
- Snemmbær vanstarfsemi eggjastokka ( primary ovarian insufficiency). Oftast óþekkt orsök.
Fylgikvillar
- Hjarta og æðasjúkdómar.
- Þegar estrogen lækkar eykst oftast áhættan á hjarta og æðasjúkdómum. Mikilvægt er því að stunda reglulega líkamsrækt og halda sér í kjörþyngd.
- Beinþynning.
- Gerist hraðast fyrstu árin eftir tíðarhvörf svo mikilvægt að halda matarræði í lagi sem og stunda líkamsrækt, helst lyftingar til að halda beinmassa. Því meiri þyngdir því betri áhrif á beinmassa.
- Þvagleki.
- Slímhúð í ytri kynfærum og leggöngum er estrogenháð svo þegar það hormón minnkar þá þynnist húðin og missir teygjanleikann. Algengt er að finna fyrir auknum þvaglátaþörfum og þvagleki eykst. Mikilvægt fyrir allar konur að stunda grindarbotnsæfingar til að koma í veg fyrir og hægja á þessari þróun. Oft of seint að byrja þegar blæðingar hætta. Notkun staðbundins estrogens í leggöng minnkar verulega þessi einkenni.
- Truflanir í kynlífi.
- Aukinn þurrkur veldur oft óþægindum við samfarir. Einnig hefur lækkandi hormónamagn áhrif á kynhvöt sem hefur oft neikvæð áhrif á kynlífsupplifun.
- Þyngdaraukning.
- Brennsluhraði lækkar oft á breytingarskeiðinu sem veldur oft á tíðum þyngdaraukningu. Konur gætu því þurft að borða færri hitaeiningar og hreyfa sig meira bara til að halda sömu þyngd.
Greining
Einkenni eru oftast nóg til að vita að kona sé komin á breytingarskeiðið. Yfirleitt eru blóðprufur óþarfi heldur eru þær frekar notaðar til að fylgjast með þróun eða meta áhrif lyfjameðferðar. Stundum halda konur að meðferð gagnist ekkert þar sem breytingarskeiðið sé ekki hafið því blóðprufur hafi verið eðlilegar. Þetta er algengur misskilningur. Kvensjúkdómalæknar mæla yfirleitt með því að meðhöndla eftir einkennum en ekki eftir prufum.
Haldinn var fræðslufundur íslenskra kvensjúkdómalækna í lok janúar 2022. Þar fór formaðurinn ( Aðalbjörg Björgvinsdóttir fæðinga- og kvensjúkdómalæknir) yfir leiðbeiningar NICE sem og leiðbeiningar sænsku og norsku breytingarskeiðssamtakanna um meðferðir á breytingarskeiði.
Aðal áhyggjuefni flestra tengt hormónauppbótarmeðferð í gegnum tíðina hefur verið áhrif þess á brjóstakrabbamein og því er farið ítarlega í það í eftirfarandi texta.
Allar þessar leiðbeiningar voru gefnar út árið 2021. Eftirfarandi ráðleggingar um meðferðir eru því samantekt á þessu og ættu að vera það nýjasta sem til er. Textinn hefur verið einfaldaður aðeins til að vera læsilegri fyrir almenning.
Meðferðir
Til eru mismunandi vítamín sem hjálpa konum að eiga við einkenni breytingarskeiðs sem og lífsstílsbreytingar sem minnka einkenni að einhverju leyti. Í eftirfarandi texta er aðallega verið að fara yfir lyfjaúrræði sem konur þurfa að nálgast hjá heimilislækni/kvensjúkdómalækni.
Í Perimenopausu ( tíminn frá upphafi einkenna þar til blæðingar hætta) þegar konur eru enn á blæðingum er betra að gefa estrogen og progesteron í lotum/hring svo blæðingar framkallist, þetta gefur betri árangur hvað varðar milliblæðingar.
Konur sem hafa verið blæðingafríar í meira en ár geta fengið lyf þar sem estrogen og progesteron er gefið daglega í jöfnum skömmtum.
Konur sem hafa farið í legnám geta fengið eingöngu estrogen fyrir utan konur með endometriosu (legslímuflakk) en þar sem estrogenið getur endurvakið endometriosuna þrátt fyrir legnám ættu þær líka að fá prógesterón.
Konur sem fengið hafa brjóstakrabbamein sem er hormónanæmt ættu ekki að nota hormónauppbótarmeðferð. Aftur á móti er í lagi fyrir þær konur að nota staðbundna estrogenmeðferð í leggöng. ( Vagifem, Ovestin, Estring).
Allar konur með leg þurfa að fá prógesterón. Mismunandi form til
- Primulut 10mg 12 daga mánaðarlega
- Primulut 14 daga 3 hvern mánuð
- Hormónalykkja
- Utrogest ( mikroniserað progesterón)
- Lutinus stílar ( ekki mikið notað, dýrt og fylgir mikil útferð)
- Töflur með blöndu af estrogeni og prógesteróni, suma daga bara estrogen, aðra daga blandað. ( Trisekvens)
- Töflur með blöndu af estrogeni og prógesteróni, allar töflur eins ( activelle, kliogest, livial, femanor osfrv).
Ef notað er mikroniserað progesteron eða meðhöndlun með progesteróni á 3 mánaða fresti þá er mælt með kvenskoðun með sónarskoðun eftir max 5 ár vegna vissrar óvissu um að þetta sé nægilegt til verndunar á legslímu (endometrium) til lengri tíma.
Hvernig lyfjaform er best að nota:
Estrogen er til í töflum, geli og plástri
Gel/plástur má nota hjá öllum konum en ætti klárlega að nota ef:
- Hjarta og æðasjúkdómur er til staðar
- Lifrarsjúkdómar ( blóðtappasaga, aðrir lifarsjúkdómar)
- Ofþyngd
- Konur sem hafa farið í ofþyngdaraðgerðir ( hormónar síður teknir upp í görn)
- Grænmetisætur
Talið er að aukaverkanir af geli/plástri séu minni þar sem það er líkara estradioli sem framleitt er í líkamanum. Það er þó einstaklingsbundið og konur þurfa oft að prufa sig áfram. Svona estrogen er oftast kallað bio-identical. Eina formið af estrogeni á Íslandi sem fellur í þann flokk er Estrogel ( gel) og Vivelle Dot ( plástur).
Prógesterón er til í formi tafla, stíla og lykkju. Ræddu við þinn lækni hvað hentar þér.
Meðferðarlengd
Áður fyrr var talað um að meðferð myndi ekki vara lengur en 5 ár. Núna hefur þessu verið breytt og meðferð nú einstaklingsmiðuð.
Konur sem fara í tíðahvörf snemma ættu að halda áfram minnst til 52 ára og lengur ef þarf ef ekki eru frábendingar. ( hormónanæmt brjóstakrabbamein, önnur hormónanæm krabbamein).
Brjóstakrabbamein og samsett hormónameðferð
Ein kona af átta eða 12% kvenna mun greinast með brjóstakrabbamein einhverntímann á lífsleiðinni. Flestar eru yfir 50 ára en 10% eru undir 45 ára þegar þær greinast.
70-80% af brjóstakrabbameinum eru hormónanæm sem þýðir að æxlin vaxa hraðar ef hormón er í líkamanum. ( estrogen og/eða prógesterón).
Kona sem ekki er hætt á blæðingum eykur því ekki líkurnar á að hún fái krabbamein noti hún hormón en EF hún er með æxli sem er hormónanæmt sem hún veit ekki af þá mun það mögulega stækka hraðar noti hún hormóna. Kona sem er aftur á móti komin í tíðarhvörf og framleiðir lítið sem ekkert estrogen sjálf getur „skvett olíu á eldinn“ noti hún hormóna sé hún með hormónanæmt æxli.
Mikilvægt er því að fylgjast vel með brjóstum með því að fara í skimun þegar viðkomandi fær innköllunarbréf.
Mammografia ( skimun af brjóstum) greinir eingöngu um 70% -90% af brjóstakrabbameinum. Erfiðara að greina hjá ungum grönnum konum með þéttan brjóstvef og því er mikilvægt að gera sjálfsskoðun með þreyfingu 1x í mánuði. Ef minnsti grunur vaknar um eitthvað skrítið skal láta skoða það nánar hjá heilsugæslu eða hjá Brjóstamiðstöð Landspítala.

Líkurnar aukast eftir því sem meðferðartíminn er lengri.
Þær sem eru á hreinu estrogeni auka áhættuna um brjóstakrabba um 0,5% og þær sem eru á samsettri meðferð geta aukið hættuna á að greinast um allt að 2% en talið er að æxlið myndi alltaf koma fram hvort sem viðkomandi væri á hormónum eða ekki en það greinist fyrr ef kona er á hormónum þar sem það ýtir undir vöxtinn ( en ekki stökkbreytinguna sem orsakaði æxlið í upphafi). Þess vegna má með vissu leyti segja að hormónin séu kannski ekki að auka líkurnar en þau valda auknum greiningum hjá þessum prósentuhlutföllum svo ekki ert hægt að útiloka að hormónin hafi eitthvað að segja.
20 ára eftirfylgni eftir WHI (Womens Health Initiativ) sýndi að þó að tilfellum af brjóstakrabbameini jukust þá jókst ekki dauði vegna brjóstakrabbameins hjá þeim hópi sem höfðu tekið CEE ( estrogenhormón búin til úr þvagi hrossa, öll estrogen nema gel og plástur ) með MPA ( prógesterón afleiða, ekki mikronized).
Brjóstakrabbamein og estrogen í töfluformi.
WHI gerði rannsókn með eftirfylgni í 20 ár sem sýnir sig að það er marktækt minni áhætta að kona sem greinist með brjóstakrabbamein látist úr því ef hún er bara á estrogeni en ekki blandaðri meðferð.
Hins vegar hafa komið nýrri rannsóknir sem sýna lítillega aukningu á brjóstakrabbameini með estrogeni.
Það er því ekki alveg hægt að fullyrða um hvort eingöngu estrogen minnkar lítillega eða eykur lítillega áhættuna á að fá brjóstakrabbamein. Rannsóknir eru stöðugt í gangi.
Prógesterón og brjóstakrabbamein
Rannsóknir sýna greinilega aukna áhættu á brjóstakrabbameini ef kona er á prógesteróni. Sú áhætta er aftur á móti mjög lág. Áhættan virðist vera mismunandi eftir hvernig prógesterón er notað.
Flestar rannsóknir sýna aukna áhættu ef prógesterónin eru gefin daglega en ekki lotubundið. Þessi aukna áhætta er þó mjög lág og mismikil eftir rannsóknum.
Tibolon ( Livial ) hefur sýnt sig auka , halda óbreyttum eða minnka líkur á brjóstakrabbameini í mismunandi rannsóknum svo þar er ekki klárt svar.
Ekki er til randomiseruð studia sem ber saman hormónalykkju með estrogeni og blandaða meðferð með estrogen/prógesterón töflum. Ekki því hægt að segja til um hvort er betra.
Hormónameðferð og líkur á því að dauðsfall hljótist vegna brjóstakrabbameins
Þegar teknar eru saman niðurstöður úr mjög stórum rannsóknum kemur sú kenning fram að brjóstakrabbamein sem kemur þegar konur eru á hormónameðferð og eftir hana séu næmari fyrir hormónum og mögulega minna aggresívt en brjóstakrabbamein sem ekki kemur samhliða hormónameðferð. ( Æxli sem eru ekki með hormónaviðtaka og því yfirleitt erfiðara að halda niðri).
Áhrif lífstíls á brjóstakrabbameinslíkur
Hvað þarf að hafa í huga þegar rætt er um áhættu á brjóstakrabbameini og hormónameðferð við breytingarskeiðseinkennum?
Til að byrja með þá eru konur í ofþyngd (BMI >30 kg/m2) eftir breytingaskeið í tvöfalt meiri áhættu á að fá brjóstakrabbamein en ef þær væru í kjörþyngd. Einnig eykur ofþyngdin líkurnar á því að látast úr krabbameininu miðað við þær sem grennri eru. ( Fita bindur estrogen sem þýðir að þær hafa meira hormón í líkamanum sem eykur frekar á vöxt hormónanæmra æxla).
Blönduð hormónameðferð eykur líkurnar á krabbameini 1,3-1,7 án þess að auka líkur á dauðsfalli svo með réttu má segja að það er mun hættulegra að vera í ofþyngd en að nota hormóna.
Mikil alkhólnotkun eykur líkurnar á brjóstakrabbameini til jafns við blandaða hormónameðferð
Hormónameðferð og krabbamein í eggjastokkum.
Ekki hefur verið sýnt fram að blönduð hormónameðferð auki líkurnar á krabbameini í eggjastokkum. ( epithelial ovarial cancer)
Stór rannsókn sem tók til 52 faraldsfræðilegra rannsókna sýndi marktæka aukningu í krabbameini í eggjastokkum eftir 5 ára meðhöndlun en líkurnar eru þó gríðarlega lágar. ( 1 tilfelli/ 1000 konum meira í hormónameðferðar hópnum )
Þessar líkur eru svo lágar að það er ekki þörf á að takmarka notkun hormóna útaf þessu.
Önnur krabbamein og hormónauppbótarmeðferð
Legbolskrabbamein ( Endometrial cancer).
Meðhöndlun með eingöngu estrogeni eykur áhættuna af legbolskrabbameini þar sem áhættan er í beinu hlutfalli við tímalengd meðferðar og skammtaháð. Áhættuaukningin er ennþá til staðar mörgum árum eftir að meðferð er hætt.
Jafnvel lágskammta estrogen meðferð um munn hjá eldri konum eykur áhættu á legbolskrabbameini.
Þetta er ástæða þess að konur með leg þurfa prógesterón með estrogen meðferð. Mælt með eftirliti hjá kvensjúkdómalækni á allavega á 5 ára fresti, fyrr ef kona blæðir sem er komin í tíðarhvörf.
Samsett hormónameðferð þar sem daglegt progesterón er gefið minnkar líkurnar á legbolskrabbameini.
Ristilkrabbamein ( colorectal cancer).
Hormónameðferð minnkar líkurnar á ristilkrabbameini sérstaklega hjá konum þar sem meðhöndlun byrjar snemma eftir tíðarhvörf. Í WHI rannsókninni minnkaði áhætta þeirra kvenna sem notuðu blandaða hormónameðferð um 38%. Þessi jákvæðu áhrif hurfu eftir að meðhöndlun hætti.
Blóðtappar, heilablóðfall, beinbrot og þunglyndi
Að taka estrogen eykur líkur á blóðtappa í fótum sem og heila skv WHI ef konur nota estrogen í töfluformi. Mesta áhættan er fyrstu 2 ár meðferðar. Þessi áhætta er ekki mikil en til staðar.
Estrogen um húð ( gel/plástur) eykur ekki líkur á blóðtöppum.
Vaginalt estrogen eykur ekki áhættu á blóðtappa. ( vagifem/estring/ovestin).
Hormónameðferð ( með estrogeni með eða án prógesteróns) sem sett er inn fyrir 60 ára aldur minnkar líkur á beinbrotum.Verndandi áhrifin hverfa þegar meðferð hættir.
Hormónameðferð getur haft góð áhrif á þunglyndi og bætt ýmis einkenni en ekki þó að mælt sé með því sem meðferð við djúpu þunglyndi.
Microniserað progesteron ( utrogest/lutinus)
Ef notað er mikroniserað progesteron þá er mælt með 200 mg í 12 daga per mánuð.
Ef blönduð meðferð þá 100 mg á dag á móti estrogeninu.
Brjóstakrabbamein og mikroniserað prógesterón
Framsýn frönsk rannsókn sýndi lægri áhættu með estradiol/ mikroniserat progesteron RR1,00 vs estradiol/gestagen RR1,69. Semsagt betra að nota mikroniserað heldur en þessi sem hingað til hafa verið notuð.
Lengri en 5 ára eftirfylgni sýndi þó einnig aukna áhættu á brjóstakrabbameini með estradiol/mikroniserat progesteron RR 1,31 en í þessu hópi tvöfaldaðist áhættan hjá þeim sem tóku estradiol/ syntetisk prógesterón. ( aftur öruggara að nota mikroniserað).
Eftir að hætt er að nota hormónameðferð með mikroniseruðu progesteroni þá hverfur áhættuaukningin á 1 mánuði til 5 árum.
Nýjar rannsóknir sýna að eftir 5 ára hormónanotkun með mikroniseruðu progesteroni er ekki hægt að sjá aukna áhættu á brjóstakrabbameini. En aukning sést eftir meðaltals 6 ára notkun. Svo einnig háð tímalengd eins og hjá gömlu prógesterónunum ( gestagenum sem hingað til hafa alltaf verið notuð á Íslandi).
Legslíman ( endometrium) og microniserað progesteron
Skv nýlegum rannsóknum hefur mikroniserað progesteron, 200 mg í 12-14 daga/mánuði verið skráð öruggt fyrir legslímuna upp að 5 árum .
Hins vegar ekki hægt að segja um öryggi á mikroniseruðu progesteroni sem er gefið 100 mg daglega með östogeni. ( rannsóknir í gangi).
Vaginal progesteron í skammtinum 45 mg/dag eða 100 mg annan hvern dag ( lutinus) getur verið öruggt til að vernda legslímuna en mikroniserað progesteron í plástra formi ( ekki til á Íslandi) er það ekki og á ekki að mæla með þeirri meðferð.
Tilmæli eru að gera reglubundnar sónarskoðanir eftir 5 ára meðferð því ekki öruggt að microniserað progesteron veiti nægilega vernd fyrir legslímuna. Jafnvel láta skoða með sónarskoðun eftir ca 2-3 ár þar sem þetta er óljóst ennþá.
Testosteron
Stórar rannsóknir hafa sýnt að notkun testosterons hefur jákvæð áhrif á kynlöngun og ánægju í kynlífi hjá bæði konum sem komnar eru í tíðahvörf og þeim sem lenda í snemmkomnum tíðahvörfum. Einnig aukinn bein og vöðvamassi. Ekki þekkt hver áhrifin eru andlega á þunglyndi.
Ekki hefur fundist aukin áhætta á hjarta og æðasjúkdómum, rannsókn sem gerð var í 4 ár gat ekki séð aukningu á brjóstakrabbameini. Testosteron hefur þynnandi áhrif á endometrium svo eykur ekki áhættu á legbolskrabba ( endometrial cancer).
Komnar eru leiðbeiningar um testosterón meðferð fyrir konur með kynlífsraskanir:
Skammturinn er því 5 mg / dag eða 10 mg / annan hvern dag fyrir konur af geli
Mikilvægt að fylgja eftir blóðmælingum af SHBG og testosteroni ca 3-6 mánuðum eftir að meðferð hefst.
Aukaverkanir sem geta fylgt eru aukin líkamshár og bólur ( acne). Sjaldgæft er að fá alvarlegar aukaverkanir eins og breytingu á rödd hjá konum sem eru með serum magn testosterons innan eðlilegra marka.
Vandmál með testosteron er að eina fáanlega formið af því hérlendis er testogel sem hannað er fyrir karlmenn. Skammtur í einum poka er 50 mg sem ætti því að duga í 10 daga skv ofangreindum skammtaráðleggingum eða annan hvern dag alls 5x. Mjög erfitt getur verið að skipta svona litlu magni af geli í 10 skammta og því vantar almennilegt form af testosteroni fyrir konur á Íslandi. Hægt er að skrifa uppá testogel fyrir konur hér á landi en það er þá á ábyrgð þeirra sjálfra að sjá til þess að reyna að skipta pokanum rétt upp. Getur verið mjög ónákvæmt en reynst hefur ágætlega að tæma einn poka í 5 mL sprautu ( stíllinn tekinn úr henni og gelið sett inn þar megin, stíllinn svo settur varlega í aftur) og síðan settur 0,5 mL á húð daglega. Þá er skömmtunin nokkuð nákvæm.
Eina hormónauppbótarlyfið sem framleitt er fyrir konur á breytingarskeiði sem inniheldur testosteron er Livial ( tibolon) og þær sem óska eftir áhrifum á kynlöngun ættu því að skoða það með sínum lækni.
Hormónalykkjur
Mirena hormónalykkja er með nægilega miklu hormónamagni til að veita prógesterón vernd fyrir legið í rúm 5 ár. Getur dugað mun lengur en það þarf þá að fylgjast vel með því 1x á ári með sónarskoðun. Aðrar hormónalykkjur eru ekki nægilega sterkar til að geta mótverkað estrogen notkun svo ráðleggja ætti helst Mirena.
Ef kona hefur hug á að skoða hvort og hvaða meðferð er í boði við breytingarskeiðseinkennum er rétt að stefna að því að meðhöndla einkenni, meta áhættuþætti og þörf fyrir lyfjameðferð fyrir hverja konu á hennar forsendum.
Hjá Domus Læknum vinna eingöngu sérfræðingar sem hafa í mörg ár sinnt konum á breytingarskeiði. Sífellt er verið að betrumbæta meðferðarúrræði og nýjar rannsóknir eru ennþá að líta dagsins ljós. Mjög gott getur verið að lesa sér aðeins til um einkenni, spyrja vinkonur osfrv og fara svo með sínum kvensjúkdómalækni yfir hvað hentar viðkomandi. Sama uppskrift hentar alls ekki fyrir alla.
Athuguð að þessi texti er eign Domus Lækna ehf og má ekki afrita nema með leyfi.
